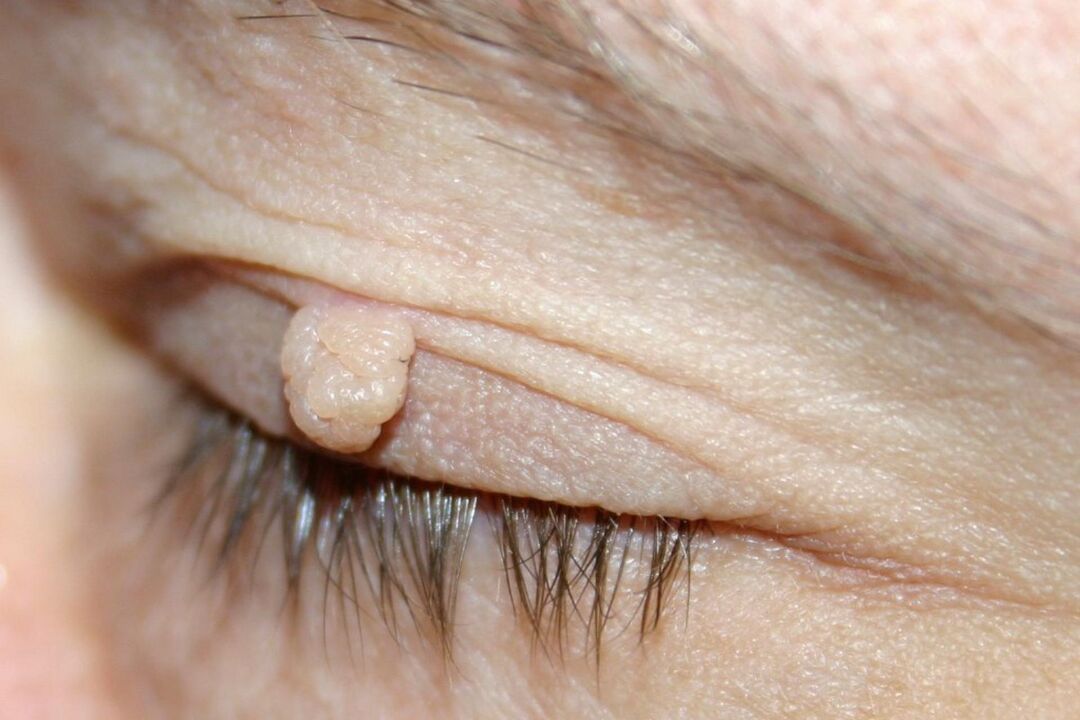
Plakstiņu papilomas- audzējiem līdzīgi jaunveidojumi uz plakstiņu ādas, ko izraisa inficēšanās ar cilvēka papilomas vīrusu. Parasti papilomas parādās tikai kā kosmētisks defekts, dažās lokalizācijās iespējamas sāpes, svešķermeņa sajūta un citi simptomi. Diagnostikai tiek izmantota viziometrija, tonometrija, refraktometrija, datorizētā perimetrija, biomikroskopija ar spraugas lampu. No papildu metodēm tiek izmantota CT un biopsija, kam seko materiāla histoloģija. Plakstiņu papilomas ārstēšana - audzēja noņemšana, izmantojot ķīmiskas vai fizikālas iznīcināšanas metodes. Pretvīrusu zāļu recepte ir obligāta.
Galvenā informācija
Plakstiņu papilomas ir cilvēka papilomas vīrusa izraisīti acs adnexal aparāta apvalka epitēlija audzēji ar dažādas pakāpes displāziju. Visbiežāk plakstiņu papilomas ir labdabīgi audzēji, ļaundabīgi audzēji ir reti. Šīs neoplazijas veido 60–65% no visiem plakstiņu jaunveidojumiem. Visbiežāk (3, 5 gadījumi uz 100 000 iedzīvotāju) šī patoloģija rodas cilvēkiem, kas dzīvo ekvatoriālās valstīs. Austrālijā izplatība ir 1, 9 gadījumi uz 100 000 iedzīvotāju. Valstīs ar mērenu un subarktisko klimatu slimība tiek diagnosticēta retāk. Pacientu vecuma kategorija ir virs 30 gadiem, vidējais pacientu vecums svārstās no 45-60 gadiem. Sievietes slimo pusotru reizi biežāk nekā vīrieši.
Iemesli
Galvenais etioloģiskais faktors, kas provocē plakstiņu papilomas attīstību, ir inficēšanās ar cilvēka papilomas vīrusu (HPV). Ir vairāk nekā 100 dažādu papilomas vīrusa veidu. Cilvēka papilomas vīruss ir tropisks ādas epidermai, tas tiek pārnests tiešā saskarē ar inficēto epitēliju (visbiežāk notiek kontakts-sadzīve, retāk seksuāla transmisija). Turklāt to var pārnest no mātes uz augli.
Plakstiņu papilomas attīstību veicinoši faktori ir ģenētiska predispozīcija, imunoloģiski un hormonāli traucējumi (cukura diabēts, hiper- vai hipotireoze, menopauze), grūtniecība, beriberi, bieža solārija apmeklēšana, vēzis, smēķēšana, alkohola lietošana.
Patoģenēze
Tiek uzskatīts, ka bazālajā slānī ir pret papilomas vīrusu jutīgas šūnas un pietiekami daudz atsevišķu vīrusa daļiņu, lai stimulētu plakstiņu papilomas attīstību. HPV ir obligāts intracelulārs parazīts, kas parasti atrodas epizomālā formā, t. i. , atrodas šūnas citoplazmā. Tomēr vairošanās laikā tas var migrēt kodolā (integrācija).
Integrācijas sākums (plakstiņu papilomas veidošanās) ir iespējama pat pēc 20 gadiem no infekcijas sākuma, slimības attīstības laiku nosaka ne tikai vīruss, bet arī pacienta iedzimta predispozīcija. kombinācijā ar citiem faktoriem. Pat atrodoties citoplazmā, vīruss spēj radīt neskartas vīrusa daļiņas. Šajā posmā infekcija bieži ir asimptomātiska, ļoti lipīga un var viegli izplatīties citos audos un orgānos un izraisīt plakstiņu papilomas.
Vīrusa replikācijas procesi, vīrusu daļiņu montāža un to izdalīšanās no šūnas nav pilnībā noskaidroti. Vienā šūnā vīruss var vienlaikus eksistēt gan kodolā, gan citoplazmā. Kad vīruss nonāk saimniekorganismā, pēc iekļūšanas ādas bazālā slāņa šūnās sākas tā citoplazmas replikācija. Ragveida slānī notiek aktīva nobriedušu vīrusu daļiņu izdalīšanās no šūnām. Šīs ādas vietas ir bīstamas saistībā ar kontaktinfekciju.
Plakstiņu papilomas simptomi
Plakstiņu papilomas klīniskā aina ir atkarīga no izglītības augšanas vietas un īpašībām. Izmērs, krāsa, forma un augšanas modelis var ievērojami atšķirties. Visbiežāk papilomas tiek lokalizētas uz apakšējā plakstiņa un neietekmē redzes asumu. Tie ir raksturīgi pelēcīgi dzeltenas krāsas eksofītiski veidojumi ar papilāru izaugumiem uz virsmas. Centrā ir asinsvadu cilpa.
Parasti tie ir asimptomātiski, pacients vēršas pie oftalmologa, ja rodas acīmredzams kosmētisks defekts plakstiņu papilomas palielināšanās dēļ. Kad ciliārajā malā vai pie robežas ar konjunktīvu parādās jaunveidojums, pacients var sūdzēties par stiprām sāpēm, svešķermeņa sajūtu, blefarospazmu, hiperēmiju un redzes pasliktināšanos. Mirkšķinot radzeni bojā plakstiņa papilomas nelīdzenā virsma, kas noved pie šo simptomu parādīšanās.
Komplikācijas
Sarežģījumi rodas, ja papiloma ir lokalizēta plakstiņu ciliārajā malā, starpmarginālajā telpā, acs iekšējā stūra reģionā, kā arī tad, kad audzējs izplatās uz konjunktīvas. Raksturīga hroniska gausa konjunktivīta, blefarīta, radzenes apduļķošanās attīstība. Tie var izraisīt skropstu augšanas traucējumus, kas noved pie radzenes mikrotrauma ar keratīta attīstību. Ektropiona veidošanās izraisa radzenes erozijas un čūlu rašanos, redzes funkcijas traucējumus līdz pat acs ābola atrofijai. Turklāt vienmēr pastāv plakstiņu papilomas ļaundabīgo audzēju risks.
Diagnostika
Plakstiņu papilomas diagnostika sākas ar oftalmologa aptauju un pacienta vizuālu pārbaudi. Tad ārsts izmanto standarta izmeklēšanas metodes: viziometriju, tonometriju, refraktometriju, datorizētu perimetriju, biomikroskopiju ar spraugas lampu. No papildu metodēm, ja nepieciešams, izmanto optisko koherences tomogrāfiju vai datortomogrāfiju (tiek nozīmēta dažādu lokalizāciju vairākām papilomām), tiek ņemts materiāls biopsijai (izmantojot nospiedumu, nokasīšanu vai griezumu), kam seko histoloģiska izmeklēšana. Dažos gadījumos konsultācija ar dermatologu ir nepieciešama.
Plakstiņu papilomu ārstēšana
Plakstiņu papilomas ārstēšanai tiek izmantotas ķīmiskas vai fizikālas neoplazmas iznīcināšanas metodes. Tajā pašā laikā tiek parakstītas pretvīrusu zāles ar imūnmodulējošu aktivitāti. Fizikālās destruktīvās metodes ietver plakstiņu papilomas noņemšanu, izmantojot elektrokoagulāciju, lāzerterapiju, krioterapiju (audzēja iznīcināšanu ar šķidro slāpekli). Ķīmiskā metode ir balstīta uz dažādu keratolītisko līdzekļu izmantošanu. Ārstēšanas iespējas izvēle ir atkarīga no neoplazmas atrašanās vietas un izplatības, pacienta vecuma. Prognoze bieži ir labvēlīga.
Profilakse
Preventīvie pasākumi ir vērsti uz to, lai samazinātu inficēšanās risku ar cilvēka papilomas vīrusu. Ikdienas dzimumakta laikā ieteicams lietot prezervatīvus. Ja tiek konstatētas HPV infekcijas pazīmes, nepieciešama visu pacienta dzimumpartneru izmeklēšana un adekvātas ārstēšanas iecelšana. Lai samazinātu plakstiņu papilomu veidošanās risku, ir jāveic pasākumi imunitātes saglabāšanai, neaiztieciet acis ar netīrām rokām, ievērojiet veselīgu dzīvesveidu, izvairieties no pārmērīgas darba un aktīvi sportot. Atteikšanās apmeklēt solāriju ievērojami samazina plakstiņu papilomas risku.













































































