Konusveida miesas krāsas izaugumu parādīšanās dzimumorgānu rajonā rada bažas, un tas ir pilnībā pamatots, jo dzimumorgānu veselība ir svarīgs punkts cilvēka vispārējai fiziskajai un morālajai labklājībai.
Šie kārpu veidojumi rada diskomfortu, traucē normālu seksuālo dzīvi un var izraisīt arī nopietnākas veselības problēmas. Ja ir bojāta kondilomas integritāte, var rasties infekcija un pāreja uz ļaundabīgu veidojumu. Tāpēc vēlme atbrīvoties no šādām izpausmēm ir saprotama un diezgan dabiska.
Izskata iemesli
Papilomas kārpu cēlonis ir cilvēka papilomas vīruss. Šis vīruss satur noteiktu DNS kopumu, kas veiksmīgi integrējas cilvēka ķermeņa šūnās un liek tām mainīt attīstības ciklu, formu un struktūru.

Saskaņā ar starptautisko slimību klasifikāciju ICD-10 cilvēka papilomas vīrusa kods ir B97. 7. Veneriskas dabas anogenitālām kārpām tiek piešķirts kods A63. 0.
Šim vīrusam ir daudz dažādu celmu, no kuriem katrs izraisa specifiskas kārpainas papilomas. Vīrusa veids nosaka patoloģiskā procesa gaitu, simptomus, izpausmes vietu un komplikāciju smagumu.
Celmus iedala divos galvenajos veidos:
- ādas, ar dominējošu izskatu uz dermas slāņa;
- gļotādas, kas parādās uz dzimumorgānu gļotādas epitēlija, mutes dobuma utt.
Turklāt papilomas vīrusa veidi atšķiras atkarībā no deģenerācijas riska par onkogēnu procesu onkogēnā, vidēji onkogēnā un nekogēnā.
Visbiežāk inficētas personas ķermenī vienlaikus atrodas vairāki dažādi celmi.
Infekcijas ceļi un riska faktori
Ir vairāki veidi, kā patogēns var iekļūt organismā:
- "Vertikālā" transmisija. Tas ir nosaukums infekcijas izraisītāja pārnešanai no mātes bērnam grūtniecības laikā. Pašlaik nav zināms, vai infekcija notiek pirmsdzemdību periodā vai tieši dzemdību laikā, taču nav vēlams veikt ķeizargriezienu mātei ar papilomas vīrusu. Ķeizargriezienu izvēlas tikai asiņošanas papilomu gadījumā dzemdību kanāla iekšienē.
- Seksuālais ceļš.Infekcijas izraisītājs var iekļūt organismā vaginālā, orālā vai anālā seksa laikā. Patogēns tiek pārnests arī ar siekalām skūpstīšanās laikā. Prezervatīvu lietošana dzimumakta laikā negarantē aizsardzību pret vīrusu, taču samazina tā pārnešanas iespējamību.
- Sadzīves veids.Šis slimības pārnešanas mehānisms ir diezgan reti sastopams. Infekcija var notikt, saskaroties ar pacienta personīgajiem priekšmetiem. Tā kā vīruss atrodas siekalās un urīnā, iespējams inficēties, lietojot svešus traukus, koplietošanas dvieļus, personīgās higiēnas preces, no tualetes malas vai pirtī.
Inficēšanās metodi galvenokārt nosaka cilvēka vecums: zīdaiņiem ar augstu pārliecības pakāpi var konstatēt, ka infekcija nākusi no mātes, bet vecākiem bērniem – kontakta un sadzīves kontakta ceļā. No 17 gadu vecuma vairumā gadījumu notiek seksuāla transmisija.
Saskaņā ar statistiku, cilvēka papilomas vīruss atrodas vairāk nekā pusei seksuāli nobriedušo iedzīvotāju organismā, taču vairumā gadījumu tas nekādā veidā neizpaužas un ir pārvadāšanas veidā.
Slimības maksimums notiek jaunā vecumā no 17 līdz 25 gadiem. Tas ir saistīts ar maksimālo seksuālo aktivitāti un augstu epitēlija jutību uz uroģenitālās sistēmas orgāniem.
Predisponējoši faktori, kas palielina slimības iespējamību, ir:
- agrīna seksuālās aktivitātes sākums;
- bieža seksuālo partneru maiņa;
- vecums līdz 25 gadiem;
- seksuāls kontakts ar cilvēkiem, kuriem iepriekš bijis cilvēka papilomas vīruss vai citas seksuāli transmisīvās slimības;
- grūtniecība;
- intravaginālās floras nelīdzsvarotība;
- jebkura hroniska slimība;
- endometrioze;
- terapija ar citostatiskiem vai glikokortikosteroīdiem;
- liekais svars;
- vairogdziedzera darbības traucējumi un insulīna ražošanas traucējumi;
- hipovitaminoze.
Bieža stresa un personīgās higiēnas principu neievērošana ievērojami palielina cilvēka iespējas, ka pēc iekļūšanas organismā infekcija nonāks aktīvajā fāzē.

Pēc ievadīšanas vīruss ar asinsriti izplatās pa visu ķermeni, pievienojas šūnām, iekļūst to struktūrā un integrē savu DNS šūnas DNS. Pēc tam skartās šūnas sāk aktīvi augt un dalīties, kā rezultātā parādās kondilomas.
Attīstības veidi
Pēc iekļūšanas cilvēka organismā vīruss noteiktu laiku neizraisa nekādus simptomus.
Slimības gaita notiek saskaņā ar šādu algoritmu:
- Slēptais periods. Šajā posmā nesējs nezina par infekcijas patogēna klātbūtni, jo nav klīnisku izpausmju. Tomēr šajā posmā cilvēks jau ir lipīgs un var inficēt savu partneri dzimumkontakta ceļā. Šis latentais periods var ilgt no 2-3 mēnešiem līdz vairākiem gadiem.
- Slimība sākas, kad vīruss organismā pietiekami savairojas vai samazinās imūnsistēmas aizsargmehānismi. Šajā periodā parādās pirmie simptomi.
- Aktīva attīstība ar pieaugošiem simptomiem.
Tālākā notikumu gaita attīstās vienā no virzieniem:
- pašatveseļošanās ar pilnīgu papilomas kārpu izzušanu (visbiežāk novēro pēc grūtniecības beigām);
- gausa gaita un ādas izaugumu augšanas trūkums;
- aktīva papilomu dinamika ar formas, izmēra, skaita palielināšanos un cieši izvietotu grupu apvienošanos;
- labdabīgu veidojumu deģenerācija par ļaundabīgiem.
Kondilomu veidi
Pastāv vairāki tradicionālie kondilomas papilomu veidi:
- eksofītisks- izvirzīta virs ādas vai gļotādas virsmas ar preferenciālu augšanu uz āru;
- endofītisks- ar dominējošu augšanu dziļi ādas struktūrās, tāpēc vizuālā pārbaudē maz pamanāma;
- Buschke-Levenshtein izglītība- raksturojas ar strauju augšanas ātrumu, lieliem izmēriem un biežiem recidīviem pēc ārstēšanas kursa. Ar šo formu notiek gan ārējā augšana, gan audu dziļo iekšējo slāņu bojājumi.

Dzimumorgānu kārpas var būt ar plānu vai platu pamatni. Ja kāts ir plāns, gals var būt ass vai nūjveidīgs. Papilomas ar plašu pamatni ir diezgan reti sastopamas. Visu šādu izaugumu krāsa ir tuvu ādas krāsai: no mīkstuma līdz rozā. Virsma var būt mīksta vai pārklāta ar keratīna slāni.
Kārpas var parādīties atsevišķi vai grupās, kas atgādina mezgliņus. Dažkārt šādas vairākas grupas sasniedz 1, 5 cm lielumu, vairākām grupām saplūstot, rodas veidojumi, kas atgādina ziedkāpostu ziedkopas vai gaiļa ķemmi. Šie izaugumi ļauj viegli noteikt slimību pēc pārbaudes.
Atsevišķi izaugumi parasti nerada tik lielu diskomfortu kā lieli elementi. Retos gadījumos tie saplīst un nedaudz asiņo.
Lieli veidojumi ir problemātiskāki: tie var izmirkt, asiņot un pasliktināties sekundāras infekcijas dēļ, kas iesakņojas skartajās vietās.
Simptomi
Pirmie simptomi parādās pēc latentā perioda beigām, kas īsākā gadījumā ilgst vairākas nedēļas.
Kondilomu rašanās notiek šādi:
- uz ādas parādās neliels apsārtums, kas sāk niezēt;
- uz ādas vai gļotādas parādās izsitumi tulznu vai mazu pumpiņu veidā;
- bumbuļi pakāpeniski palielinās līdz 1-1, 5 centimetru garumam;
- Blakus parādās jauni izsitumi, kas arī pārvēršas par kondilomas papulām.
Lokalizācija ir atkarīga no konkrētā celma un patogēna iekļūšanas organismā vietas:
- ārējie dzimumorgāni;
- anālā zona (anoģenitālās papilomas);
- urīnizvadkanāla iekšpusē;
- uz dzemdes kakla;
- uz epitēlija mutē (uz vaiga virsmām, mēles un lūpu iekšpuses).

Klīniskais attēls katrā konkrētajā gadījumā var atšķirties atkarībā no personas veselības stāvokļa. Mazām kārpām citus simptomus nevar novērot.
Ar smagāku kursu tiek novēroti šādi pavadošie simptomi:
- nieze vai dedzināšana izsitumu vietā;
- svešķermeņa sajūta starpenes zonā;
- mitrums neoplazmu zonā;
- nepatīkama smaka no vietas, kur atrodas kondilomas.
Ar fiziskām aktivitātēm, ilgu staigāšanu vai skriešanu visi iepriekš minētie simptomi pastiprinās.
Smagos gadījumos tiek novērots nogurums, vājums, intoksikācijas pazīmes, ilgstošas galvassāpes, drudzis un augsta temperatūra.
Vīriešiem un sievietēm simptomiem ir dažas atšķirības. Tas ir saistīts ar anatomiskām atšķirībām un seksuālās uzvedības īpašībām.
Manifestācijas vīriešiem
Vīriešu kondilomas visbiežāk skar sēklinieku maisiņus, cirkšņus, kaunumu un dažādas dzimumlocekļa strukturālās daļas: galvu, ķermeni, frenulumu un priekšādiņu, koronāro rievu. Lokalizētas urīnizvadkanāla tuvumā, papilomas iegūst izteikti sarkanu krāsu, un šī vieta urinējot bieži izraisa straumes bifurkāciju vai izšļakstīšanos.
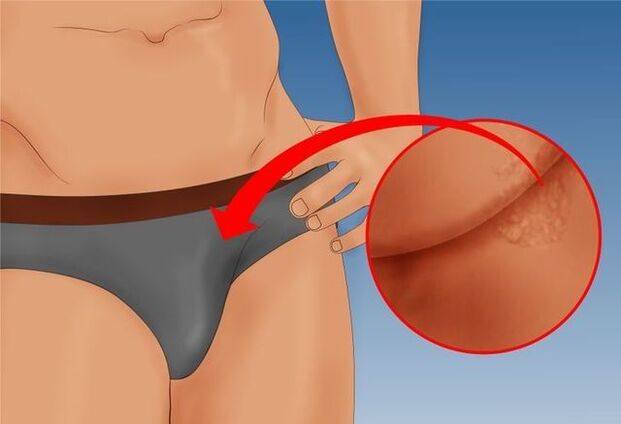
Ja izsitumi atrodas pie izejas no tūpļa, zarnu kustības laikā var rasties stipras sāpes, un izkārnījumos var būt asinis. Sakarā ar to bieži parādās refleksīvas bailes no defekācijas, kas izraisa periodisku aizcietējumu un dažreiz hemoroīdus.
Bieži vien ir neskaidras sāpes vēdera lejasdaļā, dzimumakta laikā ir dedzinoša sajūta un sāpes, kā arī urinējot.
Ilgstoša infekcijas klātbūtne samazina vīrieša imunitāti, padarot viņu neaizsargātāku pret elpceļu slimībām, kuras ir grūtāk ārstēt nekā parasti.
Manifestācijas sievietēm
Sievietēm visbiežāk sastopamās papilomas ir perianālās zonas, kurās pastāvīgi palielinās mitrums un temperatūra: klitora epitēlijs, kaunuma lūpas, maksts izeja un urīnizvadkanāla atvere. Ja infekcija notiek anālā seksa laikā, ap anālo atveri var koncentrēties izauguma gredzens.
Lieli izaugumi bieži tiek sekundāri inficēti, izraisot spēcīgu smaku, asiņošanu, čūlas un stipras sāpes, pieskaroties. Ejot, tiek novērots kairinājums un smags diskomforts.
50% sieviešu uz dzemdes kakla veidojas bālgani elementi, kas tiek konstatēti kārtējās kolposkopijas laikā, pirms tam tās tiek apstrādātas ar skābu dezinfekcijas līdzekli, kas var pastiprināt kondilomas balto krāsu.
Dažos gadījumos visi izaugumi atrodas uz sievietes iekšējo dzimumorgānu gļotādas, tāpēc viņa tos nepamana līdz plānotajai vizītei pie ginekologa. Tas bieži vien ir iemesls, kāpēc ārstēšana tiek sākta vēlāk nekā vīriešiem.
Bieži sievietes izjūt apmulsumu, jo intīmās vietās ir veidojumi, kas liek viņām atteikties no seksa.
Reti papilomas rodas mutē, un ārkārtīgi retos gadījumos - uz kaunuma, augšstilbiem, kakla vai sejas.
Kondilomatozes pazīmes grūtniecības laikā
Ja kondilomatoze ir ārstēta, grūtniecība jāplāno ne agrāk kā pēc dažiem mēnešiem. Grūtniecības atturēšanās periods tiek pagarināts, ja sieviete terapijas laikā lietoja pretvīrusu zāles. Pēc veiksmīgas ārstēšanas un saglabāta intervāla jūs varat droši iestāties grūtniecība.
Ja slimība tiek atklāta jau grūtniecības laikā, tad ieteicams gaidīt ārstēšanu, līdz visi mazuļa orgāni jau ir izveidoti. Ārstēšana pēc 28 nedēļām neizraisa augļa attīstības anomālijas.
Iemesli, kāpēc grūtniecēm parādās kondilomatozās kārpas, ir standarta imunitātes samazināšanās ar paaugstinātu ķermeņa stresu un ievērojamām hormonālām svārstībām.

Ja papilomas atrodas uz dzimumorgānu ārējām daļām vai perianālajā zonā un neizraisa diskomfortu, tad jautājumu par ārstēšanu var atlikt līdz bērna piedzimšanai. Bet straujas augšanas, lieluma palielināšanās un stipru sāpju gadījumā izaugumos nekavējoties jākonsultējas ar ārstu. Dažreiz ar lielu veidojumu progresēšanas ātrumu tiek novērota to atslābināšana, kas var izraisīt maksts plīsumu.
Šī slimība, kā likums, neietekmē augļa veidošanos, bet tās ietekme attiecas uz mātes stāvokli un dzemdību procesu. Ja ir citas infekcijas, bieži vien pastāv priekšlaicīgas dzemdības risks.
Ja kondilomas tiek bojātas, auglim ejot cauri dzemdību kanālam, tas bieži noved pie bērna infekcijas un balsenes kondilomatozes jaundzimušā vai krūšu kurvja periodā. Tāpēc nozīmīgu papilomu klātbūtne dzemdību kanālā ir tieša norāde uz ķeizargriezienu.
Ja nepieciešams, izaugums tiek noņemts grūtniecības laikā, pēc tam audus nosūta histoloģijai, lai pārliecinātos par to labdabīgo raksturu.
Tradicionālās medicīnas metožu izmantošana, lai atbrīvotos no kondilomas grūtniecības laikā, ir nepieņemama, jo tas var ne tikai nedot pozitīvu rezultātu, bet arī izraisīt labdabīgu šūnu deģenerāciju par ļaundabīgām.
Veidojumi, kas grūtniecības laikā neizraisīja diskomfortu, bieži vien bez ārstēšanas izzūd paši no sevis dažu mēnešu laikā pēc dzemdībām, normalizējoties sievietes hormonālajam līdzsvaram.
Diagnostika
Ja pacients pamana simptomus, kas atgādina cilvēka papilomas vīrusu, tad viņam jāsazinās ar ginekologu, urologu vai venerologu.
Pirmkārt, speciālists veic aptauju, lai noskaidrotu šādus punktus:
- laiks, kad pacients atklāj pirmos simptomus;
- iespējamie infekcijas cēloņi;
- slimības dinamiku un attīstību līdz brīdim, kad tiekat pie ārsta.
Pēc tam tiek veikta klīniskā pārbaude, kuras laikā speciālists nosaka izaugumu atrašanās vietu, intensitāti, izmēru un stāvokli. Sievietēm tiek veikta papildu kolposkopija (atsevišķu dzimumorgānu izmeklēšana ar palielinājumu) vai paplašināta kolposkopija (līdzīga procedūra, izmantojot etiķskābes šķīdumu).
Lai iegūtu precīzāku diagnozi, ārsts izraksta šādas papildu pārbaudes:
- PCR diagnostika, ļauj noteikt patogēnu skarto zonu epitēlija skrāpējumos un noteikt tā daudzumu (arī ļauj noteikt vīrusa celmu);
- anoskopija- vizuāla zonas pie tūpļa pārbaude ar palielinājumu;
- citoloģija un histoloģijaveidojumu fragmenti, lai identificētu netipiskas šūnas vai audus;
- izaugumu biopsijano epitēlija audiem audu struktūras mikroskopiskai izpētei;
- antivielu titra noteikšanašim vīrusam;
- smērētno dzemdes kakla kanāla un dzemdes kakla mikroskopiskajai onkocitoloģijai.

Nepieciešamības gadījumā paredzētas dermatologa vai proktologa konsultācijas. Ja diagnoze tiek veikta grūtniecei, tad ir jāsazinās ar akušieri-ginekologu.
Pēc visu nepieciešamo datu saņemšanas speciālists var izvēlēties individuālu terapijas taktiku un pilnīgu atbrīvošanos no slimības.
Ārstēšana
Bieži vien ar kondilomatozi cilvēki izvairās no ārstniecības iestāžu apmeklēšanas un paši izvēlas terapiju, dodot priekšroku vietējām zālēm, kas spēj noņemt redzamās izpausmes, bet neārstē infekcijas organismu, pārceļot to latentā stadijā. Šāda ārstēšana gandrīz vienmēr izraisa recidīvu. Tāpēc galīgai ārstēšanai ir nepieciešama integrēta pieeja, ko var noteikt tikai speciālists.
Ārstēšana tiek veikta šādās jomās:
- izaugumu noņemšana;
- cīņa pret vīrusu;
- pacienta imunitātes stiprināšana.
Visas metodes, ko izmanto dzimumorgānu kondilomu apkarošanai, ir sadalītas radikālajās un ārstnieciskajās.
Radikālas metodes
Šādas metodes izvēlas, ja nepieciešams steidzami novērst ārējās izpausmes vai ja sievietēm ir lokalizētas kondilomas uz dzemdes kakla.
Izņemšanai tiek izmantotas šādas metodes:
- Ķirurģiskā izgriešanaveidojumi, izmantojot skalpeli vietējā vai vispārējā anestēzijā. Griezuma vieta ir sašūta ar ķirurģisko diegu. Neskatoties uz to, ka šī metode tiek uzskatīta par klasisku, tā bieži izraisa pēcoperācijas asiņošanu un ilgstošu rehabilitāciju slimnīcā, tāpēc pēdējā laikā ķirurģiska noņemšana tiek izmantota arvien retāk.
- Kriodestrukcija ar šķidro slāpekli.Šī metode ir salīdzinoši lēta un droša, un tai nav nepieciešama anestēzija vai anestēzija. Pēc sasalšanas veidojumu proteīns tiek iznīcināts, mezgliņi izžūst un nokrīt. Pēc dažām nedēļām ārstēšanas vietā nav palikušas rētas vai rētas.
- Lāzera noņemšana.Neskatoties uz drošību un augsto efektivitāti, metodei ir nepieciešama anestēzija, un tai ir raksturīgas augstas izmaksas, tāpēc tā tiek nozīmēta, ja nav iespējams izmantot citas metodes. Iedarbojoties ar lāzera staru, augšanas kāta struktūra tiek iznīcināta. Pēc cauterizācijas kondilomai tiek atņemts uzturs, kas dažu dienu laikā noved pie tās nekrozes un krevele pazūd. Pēc lāzera noņemšanas bieži paliek rētas.
- Elektrokoagulācija.Metode ir pieņemama, taču ir ļoti sāpīga, tāpēc tai nepieciešama vietēja anestēzija. Dzimumorgānu izaugumi tiek pakļauti augstām temperatūrām, kuras laikā papilomas tiek cauterized. Pēc dažām dienām kreveles nokrīt paši, atstājot rētas.
- Radioķirurģija.Šobrīd šī ir vismodernākā, ātrākā un efektīvākā metode, kas nosaka tās augstās izmaksas. Izmantojot augstfrekvences radioviļņus, dzimumorgānu kondilomas tiek nesāpīgi noņemtas 15-30 minūšu laikā. Pēc šādas noņemšanas asiņošana nenotiek, dzīšana notiek dienas laikā, pēc tam uz ādas nepaliek nekādas pēdas.
- Iznīcināšana ar ķīmiskām vielām.Šis paņēmiens ir piemērots tikai maziem veidojumiem, bez vairākām saplūšanām. Tiek izmantotas īpašas spēcīgas vielas, kas izraisa augšanas šūnu nāvi. Šo produktu pamatā ir augstas koncentrācijas skābes vai sārmi, kas izraisa lokālus ķīmiskus apdegumus.
Ja aprobežojamies tikai ar radikālām kondilomatozes apkarošanas metodēm, tad kondilomas atkārtojas katrā trešajā gadījumā.
Narkotiku terapija
Integrēta pieeja ietver labdabīgu veidojumu likvidēšanu, atbrīvošanos no vīrusa organismā un imunitātes stāvokļa paaugstināšanu. Tādēļ narkotiku ārstēšana ietver šādu zāļu lietošanu:
- Aptieku produktikārpu nekrozei, pieņemams lietošanai mājās. Vairākas dienas šis līdzeklis jāpieliek kondilomas. Ja zāles nokļūst veseliem audiem augšanas tuvumā, veidosies dziļš ķīmisks apdegums, tāpēc zāles jālieto ļoti uzmanīgi. Pēc ikdienas lietošanas veiciet īsu vairāku dienu pārtraukumu. Ja dzinums nenokrīt, tad kursu atkārto. Farmaceitiskie produkti, kas izraisa izaugumu nekrozi, ietver šķīdumus un ziedes.
- Pretvīrusu līdzekļi.Tie var būt vietējai vai sistēmiskai lietošanai.
- Imūnmodulatoriimunitātes uzlabošanai.
Turklāt, lai uzlabotu ķermeņa aizsardzību, tiek noteikta sistemātiska multivitamīnu kompleksu uzņemšana, īpaša diēta un veselīgs dzīvesveids.
Imunitāte pret kondilomatozi pēc ārstēšanas neveidojas, tāpēc iespējama atkārtota inficēšanās no iepriekšējā dzimumpartnera.
Iespējamās komplikācijas
Ja kondilomatoze ilgstoši netiek ārstēta, tā izraisa šādas komplikācijas:
- Bakteriālas infekcijas pieķeršanās bojātām kondilomatozām papilomām, kas izraisa strutojošus veidojumus, balanopostītu un čūlas perianālajā zonā.
- Kad urīnizvadkanālā aug izaugumi, var attīstīties vīrusu un baktēriju uretrīts, kas var izraisīt urinēšanas problēmas, urīna aizturi organismā un urīnceļu infekciju.
- Ja tūpļa zonā ir lokalizēti lieli veidojumi, rodas hemoroīda asiņošana un paraprocīts.
- Dzimumorgānu kondilomas var ietekmēt cilvēka seksuālo dzīvi, liekot viņam atteikties no dzimumakta. Tas viss bieži noved pie depresijas un psiholoģiskām problēmām.
- Sievietēm var attīstīties dzemdes kakla erozija un displāzija.
- Vislielākās briesmas ir labdabīgu audzēju deģenerācijas risks par vēzi (dzimumlocekļa galvas vai dzemdes kakla vēzis).
Preventīvie pasākumi
Kondilomatozes profilakse ir sadalīta specifiskā un vispārējā.
Īpaši profilaktiski pasākumi ietver vakcināciju ar jaunu četrvērtīgo vakcīnu. Šīs vakcīnas neiedarbojas pret visiem cilvēka papilomas vīrusa celmiem, taču tās veiksmīgi cīnās ar visbīstamākajiem no tiem, kas izraisa dzemdes kakla vēzi. Vakcināciju veic no 11 gadu vecuma un atkārto trīs reizes.
Nespecifiskā profilakse ir līdzīga pasākumiem, kas raksturīgi daudzām seksuāli transmisīvām slimībām:
- barjeras kontracepcijas līdzekļu lietošana;
- personīgā higiēna atbilstošā līmenī;
- regulārs seksuālais partneris;
- regulāra ginekologa vai androloga pārbaude;
- savlaicīga iegurņa orgānu slimību ārstēšana;
- atteikšanās no alkohola un smēķēšanas.
Turklāt ir jāizvairās no stresa, fiziska noguruma, hipotermijas un jebkādiem faktoriem, kas vājina imūnsistēmu. Veselīgs uzturs, uzlabota veselība un pareizs miega režīms palīdzēs novērst dzimumorgānu kondilomu parādīšanos.













































































